Siz de Almanya’da yaşayan ve çocuk sahibi olma yolculuğunda tüp bebek (IVF) desteğine ihtiyaç duyan çiftlerden biriyseniz, “Tedaviye Almanya’da mı başlayalım, Türkiye’de mi?” sorusu aklınızı kurcalamış olabilir. Bu kararın zor ve zaman zaman kafa karıştırıcı olması çok normal.
Bir yanda, bulunduğunuz ülkede tedavi görmenin konforu. Evden ve işten kopmadan, düzeninizi bozmadan süreci sürdürebilmek. Üstelik gerekli yasal şartlar sağlandığında sağlık sigortalarının masrafların önemli bir kısmını karşılaması da büyük bir avantaj. Diğer yanda ise Türkiye seçeneği öne çıkıyor: Ileri laboratuvar teknolojilerine daha kolay ulaşma imkânı ve döviz kuru farkı sayesinde daha uygun özel tedavi maliyetleri. Belki de en önemlisi, doktorunuzla ana dilinizde iletişim kurabilmek, kendinizi rahatça ifade etmek, tıbbi adımları net bir şekilde anlamak.
Lojistik rahatlık, sigorta desteği ve iletişim kolaylığı arasında denge kurarken size yardımcı olmak istiyoruz. Bu yazıda Almanya ve Türkiye arasındaki farkları adım adım ele alacağız: Hangi ülkede süreç nasıl ilerler, hangi teknolojiler daha kolay erişilir, maliyetler neler olabilir?
Önce iki ülkenin yasal ve etik yaklaşım farklarını karşılaştıracağız. Ardından pratikte tedavi sürecinin nasıl ilerlediğine (embriyo kültürü, transfer yaklaşımı, PGT/PGT-A gibi) bakacağız. Sonrasında erişim koşulları ve sigorta/finansman seçenekleri, maliyetler ve başarı oranlarının nasıl yorumlanması gerektiği üzerinde duracağız. Yazının sonunda da hangi ülkenin hangi hasta profili için daha uygun olabileceğini kısaca özetleyeceğiz.
İki Ülkenin Bakış Açısı Neden Bu Kadar Farklı?
Türkiye’deki düzenlemeler, AB mevzuatına (2004/23/EC ve 2006/86/EG; günümüzde EU Regulation 2024/1938 ile güncellenen çerçeve) oldukça benzer bir mantıkla ilerler. Almanya’da ise tüp bebek uygulamalarını belirleyen temel metin daha eski ve çok daha katıdır: 1990 tarihli “Embryonenschutzgesetz (ESchG)” yani Embriyo Koruma Yasası. Bu yasa, döllenme anından itibaren embriyonun korunmasına öncelik verir ve uluslararası standartlara göre çok daha fazla kısıtlayıcıdır.
ESchG, bir embriyoyu çekirdek füzyonu anından itibaren döllenmiş bir oosit olarak tanımlar ve potansiyel bir yaşama zarar verebilecek her türlü eylem maalesef suç sayılır. Bu nedenle Almanya’da embriyo, döllenme anından itibaren güçlü biçimde korunur ve klinikler de fazladan embriyo oluşmasın diye daha temkinli, daha sınırlı seçim imkânıyla hareket eder.
Türkiye’de ise amaç çoğunlukla gebeliğe ulaşma şansını artırmak olduğundan daha fazla yumurta toplanması, blastokist aşamasına kadar kültür ve en iyi embriyonun seçilmesi gibi teknolojiler ve laboratuvar uygulamaları daha geniş kullanılabilir. Ancak bunun yanında Türkiye’de sosyal/hukuki sınırlar daha nettir: Tedavi genellikle yalnızca evli çiftlere uygulanır ve sperm bağışı yasaktır.
Kısacası Almanya yasal koruma tarafında daha sıkı bir çizgide dururken, Türkiye tıbbi verimlilik ve hız tarafında daha esnek bir model sunar; ama aile tanımı ve soy bağına ilişkin kurallar nedeniyle erişim şartları daha kısıtlayıcı olabilir.
Tedavi Sürecinde Pratikte Neler Değişiyor?
Almanya: Embriyo Koruma Yasası ve “Deutscher Mittelweg”
Almanya’daki tüp bebek (IVF) uygulamaları, embriyonun yaşam hakkını en üst düzeyde korumayı amaçlayan Embryoschutzgesetz (Embriyoların Korunması Kanunu) ile sıkı bir şekilde düzenlenmiştir. Bu kanunun temel maddesi olan § 1 Abs. 1 Nr. 2 ESchG, “Wer es unternimmt, eine Eizelle zu einem anderen Zweck künstlich zu befruchten, als eine Schwangerschaft der Frau herbeizuführen, von der die Eizelle stammt…” ifadesiyle, bir yumurtanın sadece o yumurtanın sahibinde gebelik oluşturmak amacıyla döllenebileceğini belirtir.
Yani, Almanya’da kural en katı şekilde yorumlandığında, eğer bir embriyo transferi amaçlanıyorsa sadece bir tane döllenmiş yumurtanın kültüre alınması gerekir. Bu yaklaşım, fazlalık embriyo oluşumunu engellemeyi hedefler. Bu nedenle kural metni teoride oldukça kısıtlayıcı görünse de, pratikte klinikler hem yasal sınırları gözetip hem de tıbbi başarıyı koruyacak şekilde süreci belirli bir dengeyle yürütür.
Almanya’da kliniklerde bu dengeyi kurmak amacıyla “Deutscher Mittelweg” (Alman Orta Yolu) adı verilen bir prosedür uygulanır. Bu yöntemde, transfer edilmesi planlanandan daha fazla sayıda yumurta döllenir ancak süreç 2PN (pronükleer) aşamasında durdurulur. Yasal olarak henüz “embriyo” statüsünde olmayan bu hücreler arasından, gelişme potansiyeli en yüksek olanlar seçilerek embriyo oluşumu (singami) için süreç devam ettirilir. Seçilmeyen diğer döllenmiş hücreler ise imha edilmez, dondurularak saklanır.
Bu yöntem, tamamen rastgele bir seçim yerine belirli bir biyolojik değerlendirmeye izin vererek, yasaları ihlal etmeden gebelik şansını optimize etmeye çalışır.
Neden 3-5 adet 2PN? (SET hedefi ve biyolojik olasılıklar)
Tek Embriyo Transferi (SET) hedeflense bile, laboratuvarda neden hâlâ genellikle 3-5 adet 2PN’in kültüre alındığını anlamak için biyolojik istatistiklere bakmak gerekir. Bilimsel literatür, döllenmiş yumurtaların (2PN) sadece %40 ila %60 kadarının 5. güne, yani blastokist aşamasına ulaşabildiğini göstermektedir. Eğer şanslı bir senaryoda beklenenden fazla blastokist olursa, biri transfer edilir ve “beklenmeyen fazlalık” olan diğer embriyo dondurulur. Ancak başlangıçtaki temel niyet seçim yapmak değil, hastanın tedavisinin boşa gitmesini engellemektir.
Bu durum, Almanya ve Türkiye arasındaki temel uygulama farkını da ortaya koyar. Türkiye’de yaygın olan çok sayıda embriyo oluşturup, hepsini 5. güne (blastokist) kadar kültüre edip içlerinden genetik veya morfolojik olarak en kusursuzunu seçmek yaklaşımı, Almanya’da hukuki açıdan problemlidir. Bu nedenle Almanya’daki hastalar için süreç, Türkiye’deki “maksimum sayı ve eleme” mantığına kıyasla daha temkinli ilerler bu yüzden embriyo seçim alanı daha sınırlıdır.
Şimdi de aynı konuyu Türkiye’deki yasal ve pratik çerçeveden birlikte değerlendirelim.
Türkiye: Erişim kuralları ve donasyon yasağı (net sınırlar)
Türkiye’de sistem ileri tıbbi teknolojileri kullanırken bir yandan da toplumsal ve geleneksel aile yapısını korumayı amaçlayan ve Sağlık Bakanlığı tarafından sıkı bir şekilde denetlenen “hibrit” bir yapıya sahiptir. Bu sistemin en temel ve tartışmaya kapalı kuralı, tedavinin sadece evli ve heteroseksüel çiftlere uygulanabilmesidir. Yani çocuk sahibi olmak isteyen çiftin yasal olarak evli olması şarttır ve doğacak çocuğun mutlaka anne ve babanın kendi genetik materyalini taşıması gerekir.
Bu nedenle Türkiye’de yumurta, sperm veya embriyo bağışı (donasyon) kesinlikle yasaktır. Bu kural bekar kadınların, eşcinsel çiftlerin ya da tıbbi nedenlerle (hiç sperm veya yumurta olmaması gibi) kendi üreme hücresini kullanamayanların Türkiye’de tedavi görmesini imkânsız hale getirir. Ayrıca 46 yaş üzerindeki kadınlar için kendi yumurtalarıyla gebelik şansı tıbbi olarak çok düşük olduğundan ve donör yumurtası kullanılamadığından, bu gruptaki hastalar için de tedavi seçenekleri fiilen kapanmış durumdadır.
PGT/PGT-A (Embriyo Genetik Taraması): En Büyük Ayrımlardan Biri
Bu teknik, özellikle ileri yaş, tekrarlayan düşük/başarısız deneme veya belirli genetik risklerin olduğu durumlarda tedavi planını doğrudan etkileyebildiği için önemli bir yer tutar.
Türkiye’de PGT-A (kromozom sayısını kontrol eden genetik tarama), özellikle ileri yaşta anne olmayı planlayan veya daha önce tekrarlayan düşükler yaşamış uluslararası hastalar için yaygın olarak sunulan ve kolayca erişilebilen bir hizmettir.
Almanya’da ise süreç çok daha farklıdır. PGT (embriyo üzerindeki genetik testler) son derece sıkı kurallara bağlanmıştır. Bu test bir hasta tercihi değil; yalnızca ciddi bir kalıtsal hastalığı çocuğa geçirme riski yüksek olan çiftler için ayrılmış kontrollü bir işlemdir. Başvurular özel bir Etik Komisyonu tarafından incelenmelidir. Bu zorlu bürokratik süreçler nedeniyle, Almanya’daki tüp bebek hastalarının büyük çoğunluğu için rutin PGT-A testi ulaşılabilir bir seçenek değildir.
Buna alternatif olarak Almanya’da PKD (Polar Cisimciği Tanısı) yasaldır ancak hastaların bilmesi gereken ciddi dezavantajlar içerir. PKD, kromozom bozukluklarını tespit etmek için dolaylı bir yöntemdir; yani doğrudan embriyoya bakılmaz. İşlem sırasında yumurtanın hasar görüp bozulma riski %3 ila %6 arasında olmakla beraber bu yöntem oldukça maliyetli ve zaman alıcıdır. Biyopsi yapılan ve masraf edilen yumurtaların hepsi döllenip 5. gün embriyosuna (blastokist) dönüşmeyebilir. Bu da maalesef sonunda transfer edilemeyecek yumurtalar için gereksiz yere yüksek ücretler ödenmesi anlamına gelir.
| Özellik | Almanya | Türkiye |
| Hasta Uygunluğu | Heteroseksüel çiftler (evli/evli olmayan). Lezbiyenler/Bekârlar (eyalete bağlı/özel). | Sadece evli heteroseksüel çiftler. |
| Yumurta Bağışı | – | – |
| Sperm Bağışı | Yasal | – |
| Embriyo Bağışı | Yasal | – |
| Taşıyıcı Annelik | – | – |
| Blastokist Kültürü | Kısıtlı sayıda embriyo ile mümkün | Standart uygulama (rutin 5. gün transferi). |
| Embriyo Transfer Limiti | Maksimum 3 (kılavuz: 1-2). | Maksimum 1 (<35, 1./2. siklus); Maksimum 2 (>35). |
| Embriyoların yurtdışına taşınması | İzin veriliyor | Yasak (transfer için geri dönülmeli). |
Not: Tablo içinde ‘-‘ ifadesi, o seçeneğin ilgili ülkede yasal olmadığı veya uygulanmadığı anlamına gelir.
Tedaviye Erişim ve Maddi Destek
Tedaviye erişim ve maddi destek konularına baktığımızda ise iki ülke arasında keskin ayrımlar görürüz.
Almanya’da:
- Almanya’da sisteme erişim, yaşadığınız eyalete ve sigorta durumunuza göre değişen ve zaman zaman karmaşık olabilen bir yapıdadır.
- Yasal sağlık sigortası masrafların yarısını karşılar ve bunun için evli olmanız, belirli yaş aralıklarında (kadınlar 25-42, erkekler 25-50 yaş arası) bulunmanız gerekir.
- Evli olmayan çiftler veya lezbiyen çiftler genellikle masrafları kendileri öderler ancak Berlin gibi bazı eyaletler bu çiftlere de destek sunabilmektedir.
Türkiye’de:
- Türkiye’de ise kural çok nettir: Evlilik cüzdanınız varsa tedaviye hemen başlayabilirsiniz yoksa tedavi olamazsınız.
- Türkiye’de tüp bebek için yasal bir üst yaş sınırı olmasa da yumurta bağışı yasak olduğu için klinikler genellikle 46 yaş üstünü tedavi etmemektedir.
Yumurta dondurma (“social freezing”) açısından:
- Son olarak, yumurta dondurma konusunda da Türkiye daha sıkıdır.
- Almanya’da parasını ödeyen her kadın yumurtalarını dondurabilirken (“social freezing”), Türkiye’de bekar bir kadının yumurtalarını dondurabilmesi için kemoterapi görecek olması veya yumurta rezervinin azaldığının tıbbi olarak kanıtlanması gibi zorunlu bir tıbbi gerekçe sunması şarttır.
Maliyetler
Almanya’da maliyet büyük ölçüde sigorta durumuna bağlıdır. Uygun kriterleri sağlayan (özellikle evli, yaş aralığı uygun) çiftlerde devlet sigortası belirli oranda destek verebilir. Uygun olmayanlarda “kendi öde” sisteminde maliyet yükselir. PGT gibi ek işlemler toplamı ciddi artırabilir.
Türkiye’de birçok klinik, özellikle yurtdışından gelen hastalar için muayeneler, takip ultrasonları, yumurta toplama, ICSI, blastokist kültürü ve anestezi gibi kalemleri paket içinde sunabilir. İlaç fiyatları da çoğu zaman daha avantajlı.
Almanya için örnek faturalara buradan ulaşabilirsiniz: [1] (örnek fatura 1) ve [2] (örnek fatura 2)
Türkiye için önemli bir pratik konu da şudur: Embriyoların başka ülkeye taşınması çoğu zaman mümkün olmadığı için, embriyolar Türkiye’de dondurulduysa sonraki dondurulmuş embriyo transferleri (FET) için yeniden Türkiye’ye gelmeniz gerekebilir. Bu da uçak, otel, işten izin ve zaman planlaması gibi ek maliyetler çıkarabilir.
Başarı Oranları:
Başarı oranlarını birebir kıyaslamak her zaman kolay değildir; çünkü hasta profili (yaş, yumurta rezervi, tanılar), raporlama standartları ve kullanılan teknolojiler farklı olabilir.
ICSI kullanım farkı (Almanya vs Türkiye)
Almanya ve Türkiye’nin tedavi yaklaşımlarında belirgin farklılıklar olduğu görülmektedir. Öncelikle laboratuvar tekniklerine bakıldığında, iki ülke arasındaki en keskin ayrım mikroenjeksiyon (ICSI) kullanım oranlarında ortaya çıkmaktadır. Almanya’da ICSI yöntemi tedavilerin yaklaşık %70 ila %75’inde tercih edilmekte, geri kalan vakalarda ise klasik tüp bebek (IVF) yöntemi hâlâ aktif bir seçenek olarak kullanılmaktadır. Buna karşın Türkiye’de ICSI kullanımı, erkek infertilitesi olup olmadığına bakılmaksızın neredeyse standart bir prosedür haline gelmiştir ve %95’in üzerinde bir oranla uygulanarak döllenme başarısını garanti altına alma amacı güdülmektedir.
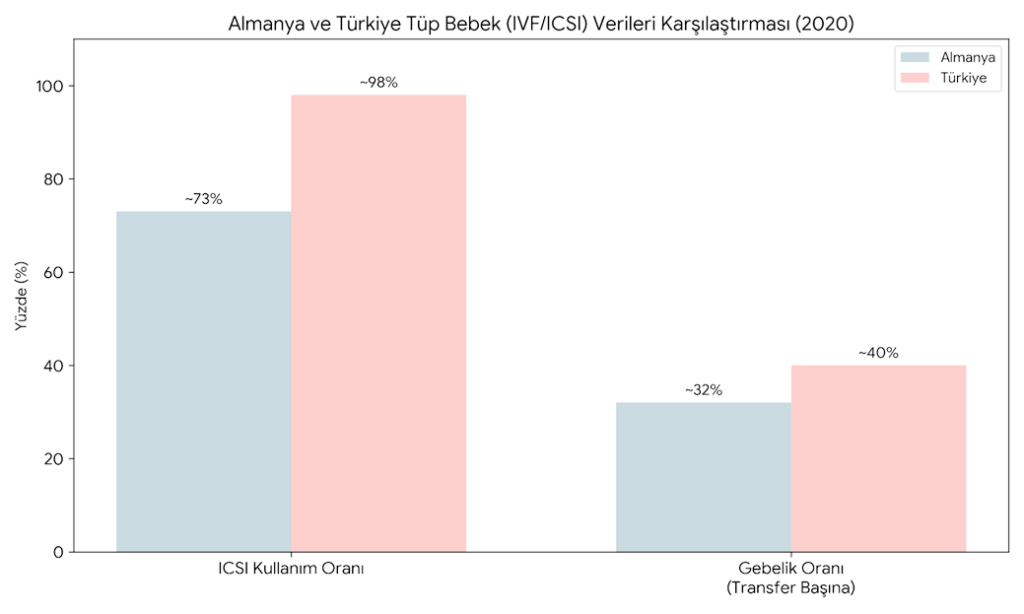
Türkiye’de mikroenjeksiyon (ICSI) kullanımının (%98) Almanya’ya (%73) kıyasla çok daha yaygın ve transfer başına gebelik oranlarında da Türkiye’nin (%40), Almanya’dan (%32) daha yüksek bir seviyede olduğu görülmektedir
Transfer başına gebelik oranları
Almanya’da “Embriyo Koruma Yasası”nın getirdiği sınırlamalar, embriyo seçim süreçlerini ve blastokist kültürünü tarihsel olarak daha kontrollü bir çerçeveye oturtmuştur. Bu durum taze transfer başına klinik gebelik oranlarının %31-32 seviyelerinde seyretmesine neden olmaktadır.
Türkiye ise embriyo gelişimi takibi ve blastokist transferi konularında daha esnek bir yaklaşım sergileyebildiği için, transfer başına gebelik oranlarında genellikle %35-45 aralığında, Avrupa ortalamasının üzerinde sonuçlar raporlamaktadır. Türkiye’de genç hastalarda çoğul gebeliği önlemek adına tek embriyo transferi zorunluluğu bulunsa da seçilmiş kaliteli embriyo transferi sayesinde eve canlı bebek götürme oranları oldukça yüksek seyretmektedir.
Peki Kim Hangi Ülkeyi Daha Çok Düşünebilir?
Almanya daha uygun olabilir:
- Evli olmayan çiftler / bekar kadınlar (yasal erişim açısından Türkiye’ye göre daha açıktır).
- Sigorta kriterlerini sağlayıp iyi destek alanlar.
- Embriyo seçimi/elde edilmesi konusunda daha “korumacı” yaklaşımı isteyenler.
Türkiye daha uygun olabilir:
- Evli çiftler, özellikle 35 yaş üstü olup PGT-A gibi teknolojilere daha kolay erişmek isteyenler.
- Daha hızlı planlamalı bir süreç isteyenler.
- Zor olgularda (düşük rezerv gibi) daha “yüksek sayıda embriyo oluşturma ve seçme” yaklaşımından fayda görebilecekler.
